
Hipertensão Arterial Pulmonar: Conheça mais sobre a sua doença
Profa. Dra. Eloara V. M. Ferreira A. S. Campos
CRM-SP: 103.072, RQE: 68.038 (Pneumologia)
Pneumologista/Fisiologista do Exercício. Professora Adjunta da Disciplina de Pneumologia, Coordenadora dos Programas de Função Pulmonar e Fisiologia Clínica do Exercício e de Reabilitação Cardiopulmonar em Hipertensão Pulmonar e Médica do Setor de Doenças da Circulação Pulmonar, da Universidade Federal de São Paulo, Escola Paulista de Medicina (Unifesp/EPM).
Dra. Ana Paula dos Santos Oliveira
CRM-SP 174.756, RQE 91.801 (Pneumologia)
Pneumologista. Pós-Graduanda dos Setores de Doenças da Circulação Pulmonar, Fisiologia Clínica do Exercício e Reabilitação Cardiopulmonar, da Universidade Federal de São Paulo, Escola Paulista de Medicina (Unifesp/EPM).
O que é hipertensão pulmonar?
A hipertensão pulmonar (HP) é definida pela medida da pressão média da artéria pulmonar acima de 20 mmHg (milímetros de mercúrio) em repouso, avaliada por cateterismo cardíaco direito.1 Pessoas saudáveis apresentam pressão média da artéria pulmonar de 14 ± 3,3 mmHg.2 O aumento da pressão ocorre devido à alteração na parede dos vasos, reduzindo seu espaço interno e levando ao aumento da sua resistência.2 Isso funciona como se fosse uma barreira dentro dos vasos pulmonares, atrapalhando a passagem do sangue entre os pulmões e o coração.2 O coração, então, precisa bombear o sangue contra altas pressões, o que pode levar a complicações graves, como o mau funcionamento do lado direito do coração, chamado de insuficiência cardíaca direita.1 Estima-se que a HP afete quase 1% da população global.1
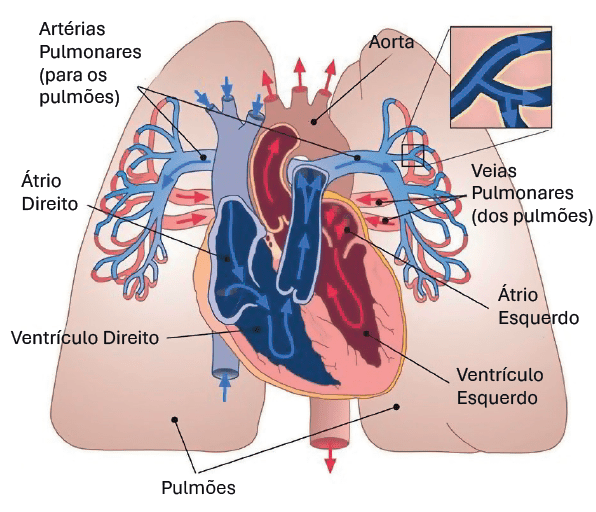
A figura 1 mostra uma comparação entre um coração saudável e o coração de uma pessoa com hipertensão pulmonar.3
Coração Normal
Coração na Hipertensão Pulmonar
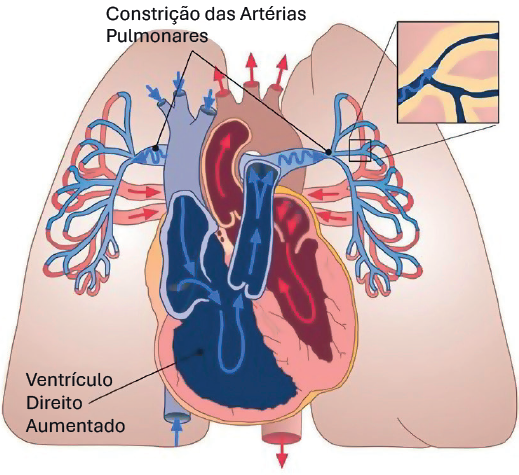
Figura 1. Comparação entre um coração saudável e o coração de uma pessoa com hipertensão pulmonar
Adaptada de: Adult Congenital Heart Association.3
Quais são as doenças que podem causar hipertensão pulmonar?
A HP pode ser causada por diversos tipos de doenças e é classificada em cinco grupos, conforme as diretrizes apresentadas no último Simpósio Mundial de HP, realizado em Barcelona, em 2024. Os grupos foram definidos baseando-se em mecanismos semelhantes para o surgimento da HP e, consequentemente, para direcionar o tratamento.4
- Grupo 1. Hipertensão Arterial Pulmonar (HAP)4
- Grupo 2. Hipertensão Pulmonar devido a doenças cardíacas esquerdas4
- Grupo 3. Hipertensão Pulmonar devido à doença pulmonar ou hipóxia4
- Grupo 4. Hipertensão Pulmonar Tromboembólica Crônica e devido a outras obstruções da artéria pulmonar4
- Grupo 5. Hipertensão Pulmonar por mecanismos multifatoriais ou desconhecidos4
Daremos enfoque nesta cartilha à HAP (grupo 1), que é uma doença rara que atinge, em média, 48 a 55 pessoas a cada 1 milhão de adultos, afetando a população mais jovem e do sexo feminino. Em aproximadamente 50%-60% da população acometida, a causa é chamada de idiopática. Outras causas são as doenças autoimunes, esquistossomose, cardiopatia congênita, problemas hepáticos, ou a indução pelo uso de alguns medicamentos ou drogas.1,2
Quais os principais sintomas?
Os sintomas geralmente são de início lento, mas podem evoluir rapidamente e piorar ao longo do tempo, principalmente a falta de ar ao realizar esforços, que se inicia em atividades mais intensas, mas pode evoluir a ponto de dificultar tarefas simples do dia a dia, como tomar banho ou se vestir. Além disso, o indivíduo pode apresentar fadiga, dor no peito, inchaço nas pernas, aumento do volume da barriga, ganho de peso por retenção de líquidos e, com a progressão da doença, cianose, tontura e desmaio aos esforços. É importante que você compreenda seus sintomas, de forma a perceber situações em que pioram, por exemplo, esforços muito grandes, como subir ladeira e escada ou andar rápido, ou que dão sinais de descompensação, como retenção de líquido ou desmaio, para que você possa entrar em contato com seu médico. Alguns fatores podem contribuir para esse desequilíbrio, por exemplo, infecções bacterianas e virais, má aderência ao tratamento, ingestão excessiva de líquidos ou de sal, gravidez e cirurgias.1,5-7
A figura 2 mostra a evolução dos sintomas na HP, do início aos estágios avançados.8
Figura 2. Evolução dos sintomas na hipertensão pulmonar
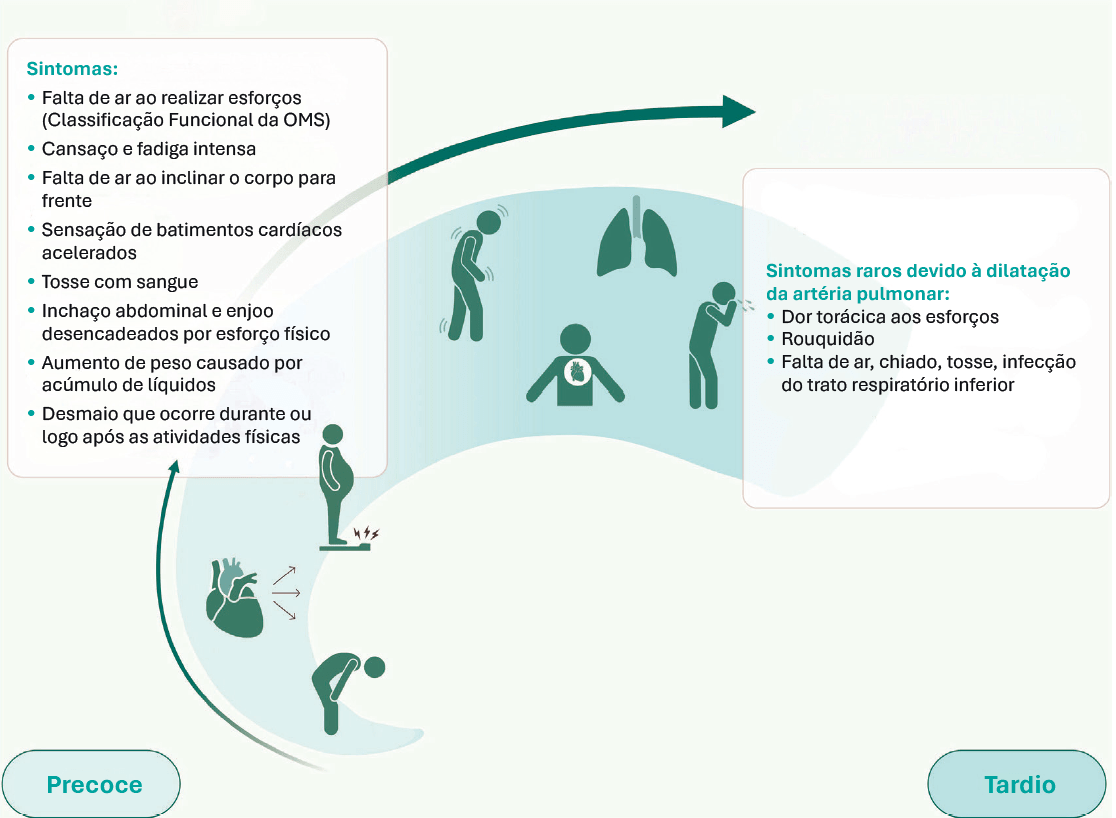
Adaptada de: Azaredo Raposo M, et al.8
Como é o tratamento para a HAP? Como vou saber se estou melhorando?
A HAP é uma doença crônica e progressiva que precisa de cuidados de saúde e de avaliações de rotina dos seus sintomas. Além das perguntas que seu médico faz nas consultas, é utilizada uma escala para graduar o seu cansaço, que é a avaliação da classe funcional da Organização Mundial da Saúde, e também são realizados testes durante o esforço (como o teste de caminhada de 6 minutos e o teste de exercício cardiopulmonar) e avaliação da função do coração (por meio da dosagem no sangue do peptídeo natriurético tipo B (BNP), de imagens, como ecocardiograma e ressonância cardíaca, e do cateterismo cardíaco direito). Por meio da análise dos seus sintomas e dos resultados dos exames, realiza-se o que se chama de estratificação de risco. Essa avaliação permite ao médico identificar o tratamento mais adequado para você. Por isso, é importante manter seus exames sempre em dia.8
Você sabia que existem quatro vias de tratamento para a HAP? O tratamento medicamentoso pode ser realizado por diferentes vias, o que significa que são utilizados medicamentos que atuam em diversas partes do corpo e de maneiras distintas para ajudar os vasos dos pulmões a relaxarem, tornando o tratamento mais eficaz. A escolha do número de vias de tratamento, ou seja, a combinação de medicamentos, dependerá da estratificação de risco da HAP.8,9
Além das quatro vias, para um grupo pequeno de pacientes que têm resposta positiva ao teste de vasorreatividade no cateterismo, chamados de respondedores, existem os bloqueadores de canais de cálcio.1
Outros tratamentos:
a) Diuréticos:
Quando há sinais clínicos de retenção de líquido e insuficiência cardíaca direita, sendo necessários avaliação de função renal e controle de peso durante o seu uso.1
b) Anticoagulantes:
Decisão individualizada para prevenir a formação de coágulos sanguíneos.1
c) Oxigenoterapia:
Quando o nível de oxigênio no sangue está baixo (SpO2 <92% e pO2 <60 mmHg), o paciente pode ser tratado com oxigênio suplementar para melhorar a oxigenação.1
d) Transplante pulmonar:
Em casos mais graves, quando outros tratamentos não são eficazes, pode-se considerar o transplante de pulmão conforme avaliação individualizada e criteriosa da equipe médica.10
Você sabe em qual tipo de HP você se enquadra? Pergunte ao seu médico!
Glossário de siglas:
HP: hipertensão pulmonar
HAP: hipertensão arterial pulmonar
OMS: Organização Mundial da Saúde
SpO₂: saturação de oxigênio
pO₂: pressão parcial de oxigênio
Referências: 1. Humbert M, Kovacs G, Hoeper MM, et al.; ESC/ERS Scientific Document Group. 2022 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension. Eur Respir J. 2023;61(1):2200879. 2. Simonneau G, Montani D, Celermajer DS, et al. Haemodynamic definitions and updated clinical classification of pulmonary hypertension. Eur Respir J. 2019;53(1):1801913. 3. Adult Congenital Heart Association. Pulmonary Hypertension. Disponível em: https://www.achaheart.org/your-heart/educational-qas/livingwith-chd/pulmonary-hypertension/. Acesso em: 31 dez. 2024. 4. Kovacs G, Bartolome S, Denton CP, et al. Definition, classification and diagnosis of pulmonary hypertension. Eur Respir J. 2024;64(4):2401324. 5. Hoeper MM, Ghofrani HA, Grünig E, et al. Pulmonary Hypertension. Dtsch Arztebl Int. 2017;114(5):73-84. 6. National Organization for Rare Disorders. Pulmonary Arterial Hypertension. Disponível em: https://rarediseases.org/rare-diseases/pulmonaryarterial-hypertension/#symptoms. Acesso em: 31 dez. 2024. 7. American Heart Association. Pulmonary Hypertension – High Blood Pressure in the Heart-to-Lung System. Disponível em: https://www.heart.org/en/health-topics/high-blood-pressure/the-facts-about-high-blood-pressure/pulmonary-hypertensionhigh-blood-pressure-in-the-heart-to-lung-system. Acesso em: 31 dez. 2024. 8. Azaredo Raposo M, Inácio Cazeiro D, Guimarães T, et al. Pulmonary arterial hypertension: Navigating the pathways of progress in diagnosis, treatment, and patient care. Rev Port Cardiol. 2024;43(12):699-719. 9. Sahay S, Chakinala MM, Kim NH, et al. Contemporary Treatment of Pulmonary Arterial Hypertension: A U.S. Perspective. Am J Respir Crit Care Med. 2024;210(5):581-92. 10. Camargo PCLB, Teixeira RHO, Carraro RM, et al. Transplante pulmonar: abordagem geral sobre seus principais aspectos. J Bras Pneumol. 2015;41(6):547-53.
Este material informativo não substitui a conversa com um médico, pois apenas esse profissional poderá orientá-lo(a) sobre a prevenção de doenças e o uso adequado de medicamentos. Não tome nenhum medicamento sem ter recebido orientação médica.
Copyright © 2025 Merck & Co., Inc., Rahway, NJ, EUA, e suas afiliadas. Todos os direitos reservados.
BR-SOT-00102 PRODUZIDO EM MAIO/2025 VÁLIDO POR 2 ANOS
